编者按
许多家长都有“发热恐惧症”,孩子只要一发烧,就第一时间往医院跑。
其实,发热是儿童最常见的症状,多数时候是自限性疾病(对症治疗,可自愈)的症状,只需要给退热药就行。
但不曾想,还有娃儿对退热药过敏。
那天夜诊,来了个3岁多的女娃(化名:小丫),口服“布洛芬”半小时后出现全身风团样皮疹、颜面部及颈部水肿。进一步询问病史,小丫上半年也曾因发热服用“布洛芬”出现类似的症状,但症状比这次轻微,仅为荨麻疹,血管性水肿不明显。
也就是说,小丫对儿童最常用退热药——布洛芬有可疑过敏反应。

小丫妈妈说,在家时小丫全身过敏及皮肤水肿更严重,就诊时已消退大半。
小丫妈妈很焦虑,她知道目前儿童公认安全有效的退热药只有布洛芬和对乙酰氨基酚,因此很担心再次发热时无药可用。那么,小丫是对退热药过敏吗?小丫对对乙酰氨基酚也会过敏吗?再次服用退热药是否会有生命危险?再次发热该怎么处理?
简单粗暴版:
1.布洛芬属于非甾体抗炎药(NSAIDs),是目前公认、安全有效的退热药之一,在儿科广泛应用。
2.摄入NSAIDs后,可在数分钟到数小时内发生若干变态反应和假性变态反应,都属于药物不良特质反应。变态反应是对NSAIDs的异常免疫反应,假性变态反应是非免疫性反应,认为其原因与COX-1抑制性有关。
3.遇到这种情况应该首先区分是急性严重过敏反应,还是单纯累及皮肤黏膜的普通药物反应。前者可致命,需要第一时间使用肾上腺素及后续治疗,观察24小时,警惕双相反应;后者则可只给予抗过敏治疗,观察病情变化。
4.不同的NSAIDs退热药具有交叉过敏风险,应避免再次使用,以免出现严重过敏反应。
5.出现对NSAIDs过敏,应建议过敏专科评估,评估是否行激发试验和脱敏治疗。
6.退热药过敏反应发生率约为0.01%~0.3%,对布洛芬和对乙酰氨基酚都有反应的发生率更低,目前缺乏有效的替代药物。布洛芬是最常见引起严重全身性过敏反应的NSAIDs,对乙酰氨基酚过敏报道很少。
7.激发试验有助于区分是变态反应还是假性变态反应, 明确患者并非对所有的COX-1抑制剂都敏感,区分假性变态反应和变态反应。
8.对药物假性变态反应者,可以服用低于最低剂量或低剂量的对乙酰氨基酚(COX-1抑制弱),或选用适用于儿童的COX-2抑制剂(权衡利弊)。
9.药物变态反应者,多为布洛芬过敏,较少对对乙酰氨基酚过敏,可以在医生监护下试用,在用药之前给予预防性抗组胺药物,加/不加白三烯受体调节剂。
10.如需长期服药,可在过敏专科接受脱敏治疗。
一、小丫是对退热药过敏吗?
“退烧药”又称解热镇痛抗炎药,是一类具有解热镇痛、抗炎、抗风湿等作用的药物。由于其特殊的抗炎作用,1974年在意大利米兰召开的国际会议上将本类药物又称为非甾体类抗炎药(Non-steroidal Anti-inflammatory Drugs, NSAIDs),阿司匹林(Acetylsalicylic acid,ASA)是这类药物的代表,故又将这类药物称为阿司匹林类药物(aspirin-like drugs)。儿科临床实践中,公认的、安全有效的退热药物有且只有两个——对乙酰氨基酚和布洛芬,前者属于非阿片类镇痛药(有退热作用,抗炎作用弱),后者属于NSAIDs。
国内药理学教材一般将对乙酰氨基酚归类于解热镇痛抗炎药,属于NSAIDs;但在欧美,因对乙酰氨基酚抗炎作用弱,需要较大剂量才能发挥抗炎作用,而将其归类于非阿片类镇痛药、对氨基苯酚衍生物,而不属于NSAIDs。
NSAIDs可以抑制前列腺素合成酶(COX),NSAIDs的解热镇痛抗炎作用可能与抑制COX-2、3有关;而抗血栓作用及多数不良反应(包括假性变态反应)则可能与抑制COX-1有关,药物对不同COX的选择性不同。
当外来物质进入人体后,面临两种命运:一、被识别为有用或无害物质,与人体和谐相处,最终将被吸收、利用或自然排除;二、被识别为有害物质,机体免疫系统做出反应,将其驱除或消灭,这就是免疫应答发挥的保护作用。正是有这种免疫应答,人体才能应对各种微生物和非微生物病原的侵害,但是应答如果超出了正常范围,攻击自身组织,这种情况叫变态反应。
变态反应分为四种类型,即I型(速发型)、II型(细胞毒型)、III型(免疫复合物型)和IV型(迟发型)。狭义的药物过敏反应多为IgE介导的I型变态反应,阿司匹林和其他NSAIDs引起的过敏反应机制尚不完全了解,许多学者认为宿主对介质的敏感性更重要。
小丫两次服用“布洛芬”药物后短时间内出现荨麻疹和血管性水肿,药物和时间相关性强,考虑为药物过敏反应。有研究表明,退热药过敏反应发生率约为0.01%~0.3%。
二、遇到退热药过敏要怎么办?
如果只有皮肤症状,如潮红、红斑、瘙痒、荨麻疹、血管性水肿及温觉过敏,则可给予抗组胺药物等,尽快就诊,进一步处理。
如果出现呼吸、消化或循环症状,要警惕严重过敏反应,第一时间识别意识、反应、呼吸和脉搏,必要时使用肾上腺素。
也就是说,考虑过敏反应要第一时间区分是否为严重过敏反应,如果是严重过敏反应要第一时间使用肾上腺素大腿前外侧肌群肌肉注射。在国外有肾上腺素笔,有严重过敏的家庭可以常规配备,发生过敏反应家长可以自行给予注射;国内目前没有肾上腺素笔上市,需要到医疗机构执行。
三、NSAIDs诱发的变态反应和假性变态反应
这部分比较难,简单粗暴解读:
1.变态反应是对NSAIDs的异常免疫反应,而假性变态反应是非免疫反应,两种反应均为偶发,发生率低;
2.假性变态反应与其COX-1抑制性有关,不同药物COX-1抑制性不同,药物剂量越大,COX-1抑制性越大;
3.NSAIDs引起的变态反应轻则为荨麻疹/血管性水肿,重则为危及生命的全身性过敏反应;
4.假性变态反应可以同时发生于多种NSAIDs(有COX-1抑制性都可能发生),而变态反应常由单种NSAIDs引起,或偶尔由具有相似分子结构的单种NSAIDs引起;
5.在儿童中,布洛芬是最常见的、引起严重全身性过敏反应的NSAIDs;
6.激发试验除了可以明确诊断外,还有助于判断是否能耐受其他NSAIDs,或者是否可以脱敏治疗;
7.布洛芬对三种COX-1、2、3都有抑制作用,可导致假性变态反应,而对乙酰氨基酚对COX-1和COX-2抑制作用弱,对COX-3抑制作用较强。剂量越低对COX-1抑制越弱,较少产生假性变态反应。
摄入NSAIDs后,可在数分钟到数小时内发生变态反应和假性变态反应。
变态反应是对NSAIDs的异常免疫反应,而假性变态反应是非免疫反应(与COX-1抑制性有关)。上述两种反应的发生率不详,在成人和儿童均为偶发,可表现为鼻结膜炎、支气管痉挛、荨麻疹/血管性水肿和全身性过敏反应。
(1)NSAIDs假性变态反应
假性变态反应是非免疫反应,与其COX-1抑制性有关。虽然认为受累患者在受COX-1抑制性影响的生化途径中有获得性改变,但尚未确定假性变态反应潜在的确切机制。
易感者出现假性变态反应的可能性与药物抑制COX-1的强度有关,常见于有以下共存疾病的患者——哮喘合并慢性鼻-鼻窦炎伴鼻息肉,或者慢性荨麻疹;合并NSAIDs假性变态反应、哮喘和慢性鼻-鼻窦炎伴息肉的患者,存在阿司匹林加重性呼吸道疾病(NERD)。假性变态反应分为4种类型:
1型:NSAIDs诱发的哮喘和鼻-鼻窦炎,表现为流涕、鼻充血、眶周水肿、结膜充血、支气管痉挛和/或喉痉挛。除了呼吸道症状,还可以伴有荨麻疹和血管性水肿,通常在给药后的1~3小时起病。
2型:慢性荨麻疹患者中NSAIDs诱发的荨麻疹/血管性水肿。有慢性荨麻疹患者,在摄入NSAIDs后的30~90分钟后,可开始出现荨麻疹加重,有时可出现血管性水肿。避免使用有COX-1抑制性的NSAIDs有助于尽量减少慢性荨麻疹的急性发作。
3型:其他方面无症状的个体中由NSAIDs诱发的荨麻疹和/或血管性水肿。无基础荨麻疹的个体,在摄入COX-1抑制性的NSAIDs后30~90分钟出现荨麻疹和/或摄入后出现单纯血管性水肿,通常累及面部区域,尤其是眼眶皮肤、嘴唇和口腔。对不同结构的COX-1抑制性的NSAIDs后可以发生反应,但此类患者通常能耐受高度选择性COX-2抑制性NSAIDs(如,塞来昔布)。
4型:其他方面无症状的患者出现混合的反应(混合呼吸系统和/或皮肤表现)。无明显基础疾病的患者摄入不同的COX-1抑制性的NSAIDs后,可出现呼吸道和皮肤均受累的混合症状,包括支气管痉挛、鼻炎、荨麻疹和/或血管性水肿,这些反应通常由多种COX-1的NSAIDs诱发,可能是多种机制共同作用的结果。
(2)NSAIDs引起的变态反应
NSAIDs变态反应为药物介导的免疫反应,推测NSAIDs引起的变态反应是IgE介导的免疫反应(Ia型)。
NSAIDs引起的变态反应轻则为荨麻疹/血管性水肿,重则为危及生命的全身性过敏反应(anaphylaxis)。不同于假性变态反应,变态反应是由单种NSAIDs引起,或偶尔由具有相似分子结构的单种NSAIDs引起。
在美国,这种反应中大多数与布洛芬相关,但使用任何NSAIDs时都可能发生,测出针对ASA/人血清白蛋白复合物的特异性IgE有助于诊断(研究检测,无市售试剂盒用于临床检测)。分为2型:
5型:单一NSAIDs诱发的荨麻疹/血管性水肿。5型反应患者通常在使用特定NSIAD后几分钟到1小时内,出现荨麻疹和血管性水肿。这类患者一般没有基础慢性荨麻疹。
6型:对单一NSAIDs(非ASA)产生全身性过敏反应。5型和6型的区别仅在于症状的严重程度。全身性过敏反应患者通常曾在使用这种致病NSAIDs后发生过荨麻疹反应,典型症状包括:支气管痉挛或喉水肿所致呼吸急促/哮鸣,以及循环衰竭所致低血压。
多种NSAIDs均可诱发全身性过敏反应,包括非选择性和选择性NSAIDs。在美国,布洛芬是最常见引起严重全身性过敏反应的NSAIDs,而在法国为双氯芬酸,在西班牙为吡唑酮类NSAIDs(保泰松、羟布宗和阿扎丙宗)。也有少数对乙酰氨基酚诱发全身性过敏反应的报道。
值得提醒的是,尚未证实阿司匹林(ASA)本身会诱发全身性过敏反应,这也是ASA用于激发试验的原因之一。
(3)诊断
NSAIDs反应可为轻微,也可危及生命,且不易诊断,因二者临床表现有交叉。假性变态反应主要根据临床特征诊断,变态反应则可根据皮内皮肤试验辅助判断。
如果患者在首次发现反应(非首次摄入)之后,患者使用了其他COX-1抑制性NSAIDs也出现类似反应,则考虑患者为假性变态反应。
变态反应可采用皮内皮肤试验,所用药物可以是双氯芬酸胃肠外制剂或静脉剂型酮咯酸(ketorolac),也可以采用静脉用布洛芬,但非常昂贵,国内尚无此药。有研究称,儿童最常用的皮肤试验药物为安乃近、保泰松及对乙酰氨基酚。
如需要明确诊断,则必须进行激发试验。大多数情况下,只有患者将来需要用NSAIDs治疗时,才需要进行激发试验。激发试验可明确诊断之外,还有助于判断是否能耐受其他NSAIDs,或者是否可以脱敏治疗。
值得提醒的是,仅在极少情况下,可以应用引起反应的药物进行激发试验以确定某种NSAIDs引发的5或6型反应,因为这种方法可引发严重的全身性过敏反应。
美国有医学中心有一个已成功应用数十年的诊断策略——即对过去对NSAIDs有反应的患者,采用一种ASA(阿司匹林,口服)激发方案进行激发试验。ASA是强效COX-1抑制剂,尚未发现其可引起5或6型反应。因此,如果患者对ASA有反应,则患者为假性变态反应;如果无反应,则患者极可能为既往引起反应的NSAIDs导致的单纯5型或6型变态反应。
前列腺素合成酶(COX),包括COX-1、COX-2和COX-3,布洛芬对三种COX都有抑制作用,由于对COX-1有较强抑制作用,可导致假性变态反应;而对乙酰氨基酚对COX-1和COX-2抑制作用弱,特别是在低剂量时抑制作用不明显,而对COX-3抑制作用较强。
那么,小丫要怎么治疗呢?再次发热怎么办?
四、退热药过敏的治疗对策
简单粗暴版:
1.用ASA行诊断性激发试验,明确患儿是否对所有的COX-1抑制剂都敏感,区分假性变态反应和变态反应;
2.对药物假性变态反应者,可以服用低于最低剂量或低剂量的对乙酰氨基酚(COX-1抑制弱),或选用适用于儿童的COX-2抑制剂(权衡利弊);
3.对药物变态反应者,多为布洛芬过敏,较少对对乙酰氨基酚过敏,可以医生监护下试用对乙酰氨基酚;
4.在用药之前给予预防性抗组胺药物,加/不加白三烯受体调节剂;
5.与前列腺素E2类似物一起服用;
6.如需长期服药,可在过敏专科接受脱敏治疗;
7.严重高热者或合并频繁惊厥者,可以考虑住院行非常规治疗。
NSAIDs的治疗策略取决于反应类型,即假性变态反应还是变态反应。如果反应的症状严重但类型不明,则患者应避免使用任何一种NSAIDs,直至能实施进一步评估。建议转诊至擅长处理药物变态反应的过敏专科医生/免疫专科医生。
对于布洛芬有反应者,可以在医院内严密监测下试用对乙酰氨基酚,因其需要大剂量情况下才有对COX-1轻微抑制作用。
此类患者,还可以采用脱敏疗法,脱敏成功后需要每日摄入药物以维持耐受状态,否则有复发风险。因此,脱敏适用于每日使用NSAIDs治疗炎症性疾病或需要ASA进行抗血小板治疗的患者。显然,单纯使用NSAIDs退热的儿童,不可能每日摄入NSAIDs药物以维持耐受状态。
对于5型和6型反应患者,若病史不足以确诊,则可能需要用ASA进行诊断性激发试验,以明确患者并非对所有的COX-1抑制剂都敏感,即排除假性变态反应。即使对于NSAIDs有危及生命的全身性过敏反应中,也可以在有过敏专科医生实施激发试验,因为尚无证实ASA导致全身性过敏反应的报道。而对于单种NSAIDs有变态反应的患者不需要脱敏,因为还可以使用其他多种备选的COX-1抑制剂。
有研究建议,要优先考虑选择性COX-II抑制药用于口服刺激试验。在儿科临床时间中,有报道将托美汀、尼美舒利、美洛昔康、依托考昔和对乙酰氨基酚常作为可能的安全替代药物进行测试。
笔者查阅药物说明书,只有托美汀具有儿童适应症,美洛昔康和依托考昔的儿童安全性和疗效不确定。尼美舒利和美洛昔康分别仅用于12岁和15岁以上的青少年,尼美舒利还有诱发儿童出现瑞夷综合征的风险;高选择性COX-II抑制剂依托考昔虽然也是大龄儿童的选择,但由于一些严重的心血管事件风险的担忧,已在多个国家退出市场。上述四个药物多用于抗炎需要,而较少作为退热药替代。
有研究对41例NSAIDs反应者测试,选择依托考昔和大剂量对乙酰氨基酚对所有患者均为阴性,仅有2例对美洛昔康有轻度皮肤反应;而累及高剂量对乙酰氨基酚可产生药物反应(2/7),这提示大剂量对乙酰氨基酚可能有COX-1抑制作用。
因此,有研究推荐使用小剂量对乙酰氨基酚,短期应用于对NSAIDs有反应者。
此外,NICE建议也值得参考:
向患者说明需要避免摄入所有非选择性NSAIDs药物,包括非处方药;
对于药物反应轻微,但需要NSAIDs抗炎者,需权衡选择性COX-2抑制药物的利弊(单药,低起始剂量);
对于药物反应严重,不能推荐使用选择性COX-2抑制药物;
将患者推荐给变态反应专科医生,以评估进一步试验及药物选择。
参考文献:
1.非甾体抗炎药(包括阿司匹林)的变态反应和假性变态反应、非甾体抗炎药反应的诊断性激发试验和脱敏方案,2019-11,up to date
2.QU Lee. Hypersensitivity to antipyretics: pathogenesis, diagnosis, and management. Hong Kong Med J 2017;23:395–403
3.Cavkaytar O et al. Characteristics of NSAID-induced hypersensitivity reactions in childhood. Pediatr Allergy Immunol. 2019 Feb;30(1):25-35
4.Katharine M. et al. NSAID Single-Drug–Induced Reactions. Immunol Allergy Clin N Am 33 (2013) 237–249
5.Anaphylaxis in Children. JAMA, 2018(9):319
6.A.Muraro, G.Roberts, A.Clark,et al. The Management of Anaphylaxis in Childhood:Position Paper of the European Academy of Allergology and Clinical Immunology.Allergy 2007;62:857-8
39健康网(www.39.net)专稿,未经书面授权请勿转载。

 39健康网
39健康网 季节性变态反应会引发急性鼻窦炎吗
季节性变态反应会引发急性鼻窦炎吗 过敏竟与情绪有关!变态反应(过敏)科专家为患者开出首张“音乐处方”
过敏竟与情绪有关!变态反应(过敏)科专家为患者开出首张“音乐处方” 辟谣丨变态反应科到底是看啥病的?专家解密过敏的5大认知误区
辟谣丨变态反应科到底是看啥病的?专家解密过敏的5大认知误区 季节性变态反应会引发急性鼻窦炎吗
季节性变态反应会引发急性鼻窦炎吗 南北地区过敏原大不同,广东13家单位成立“过敏与环境联盟”
南北地区过敏原大不同,广东13家单位成立“过敏与环境联盟”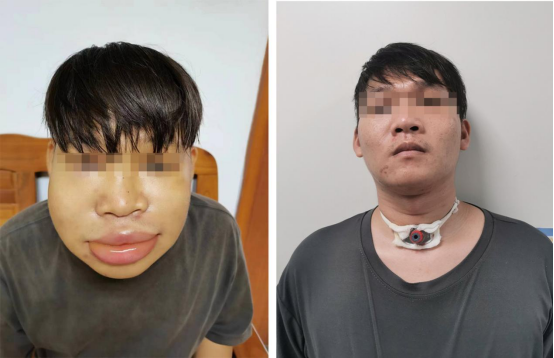 中山三院首创“一键求救”线上平台,罕见病HAE患者有了24小时贴身的专业医师
中山三院首创“一键求救”线上平台,罕见病HAE患者有了24小时贴身的专业医师 北京世纪坛医院成功举办2017年变态反应高峰论坛
北京世纪坛医院成功举办2017年变态反应高峰论坛 治疗关节炎该怎么用药?
治疗关节炎该怎么用药? 万万没想到,“神药”二甲双胍会在这“小病”遇滑铁卢?
万万没想到,“神药”二甲双胍会在这“小病”遇滑铁卢? 图说药用辅料的巨大市场
图说药用辅料的巨大市场 再添证据!减肥“神药”索马鲁特每周一次的最佳剂量来了!
再添证据!减肥“神药”索马鲁特每周一次的最佳剂量来了!